Was ist Antibiotikaresistenz und woher kommt sie?
Antibiotikaresistenz ist die Fähigkeit von Bakterien, trotz der Anwendung eines Antibiotikums zu überleben, das früher wirksam war. Resistenz bedeutet nicht, dass sich der Körper an das Medikament gewöhnt, sondern dass sich die Bakterien verändern oder Abwehrmechanismen erwerben, durch die das Antibiotikum sie nicht mehr abtötet oder ihr Wachstum nicht mehr hemmt. Antibiotikaresistenz entsteht zum Beispiel durch genetische Mutationen von Bakterien sowie durch die Weitergabe von Resistenzgenen zwischen Mikroorganismen, auch zwischen verschiedenen Arten. Einen großen Einfluss hat zudem die falsche Anwendung von Antibiotika: Einnahme ohne Indikation, zu niedrige Dosis, zu kurze Behandlungsdauer, Pausen oder Selbstmedikation, weil solche Situationen die Selektion resistenter Bakterien begünstigen. Wichtig ist auch der Antibiotikaübergebrauch auf Bevölkerungsebene, denn je häufiger Antibiotika eingesetzt werden, desto stärker ist der Selektionsdruck, der Resistenz fördert.
Worin besteht Multiresistenz von Mikroorganismen?
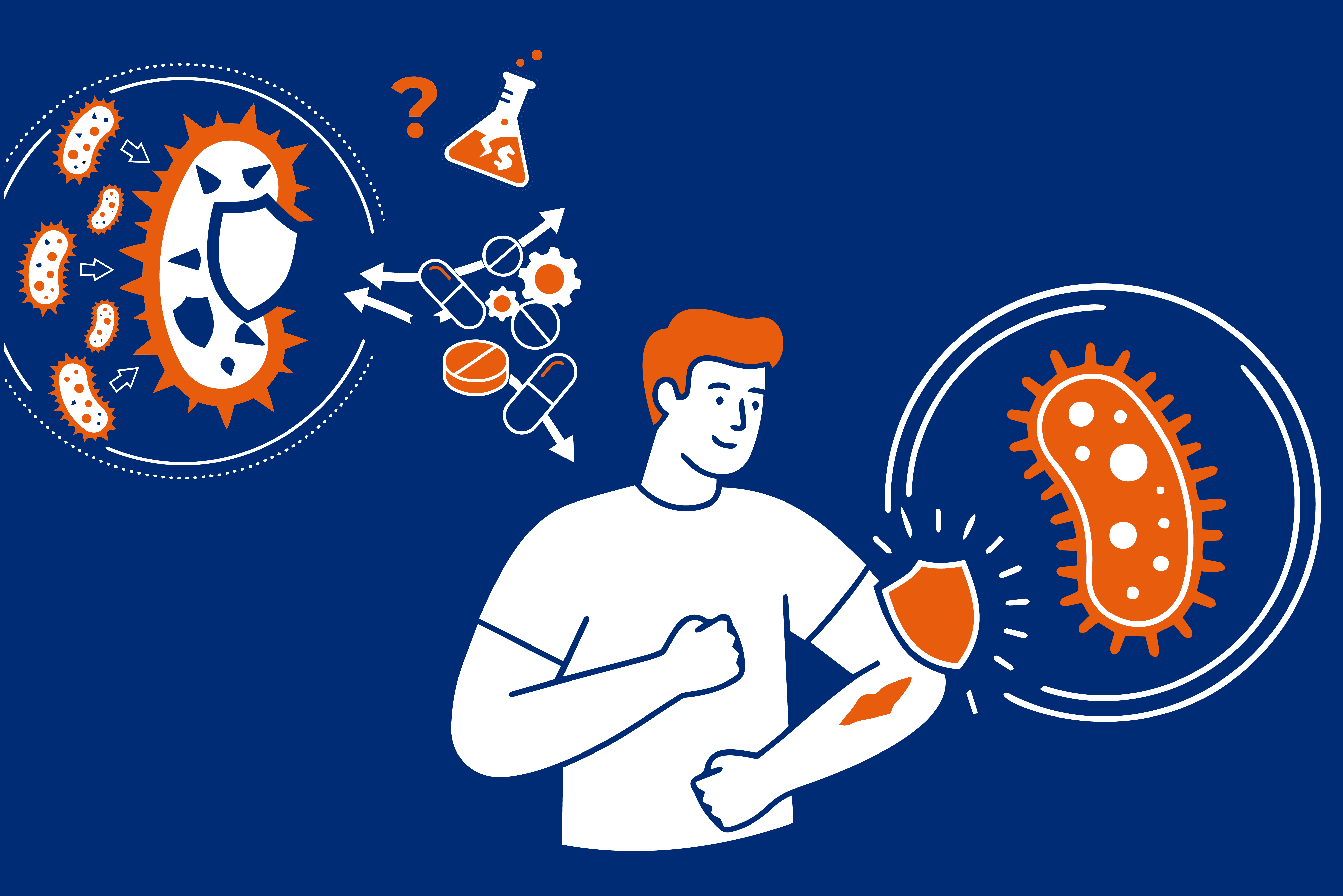
Multiresistenz bedeutet, dass Bakterien gleichzeitig gegen mehrere verschiedene Antibiotika resistent sind, oft aus unterschiedlichen Wirkstoffgruppen. Praktisch heißt das: Standardtherapien wirken nicht mehr, und die Auswahl eines wirksamen Antibiotikums ist begrenzt und erfordert eine gezielte Therapieentscheidung. Multiresistenz kann daraus entstehen, dass mehrere Resistenzmechanismen parallel zusammenkommen, zum Beispiel der Abbau des Antibiotikums durch bakterielle Enzyme, die Veränderung des Angriffsortes des Wirkstoffs, das aktive Auspumpen des Antibiotikums aus der Bakterienzelle oder eine verringerte Aufnahme in die Zelle. Multiresistenz kann auch mit Biofilmen zusammenhängen, also einer Schutzschicht, die Bakterien auf Oberflächen bilden. Das erschwert zusätzlich, dass der Wirkstoff die Keime erreicht, und erhöht das Risiko für Rückfälle.
Welche Bakterien sind antibiotikaresistent?
Antibiotikaresistenz kann viele Bakterienarten betreffen, sowohl solche, die Krankenhausinfektionen auslösen, als auch Erreger außerhalb von Kliniken. Besonders problematisch sind Bakterien, die häufig schwere Infektionen verursachen und leicht Resistenz entwickeln, sodass die Behandlung schwierig wird oder Antibiotika der letzten Reserve nötig sind. In der Medizin werden oft meticillinresistente Stämme von Staphylococcus aureus genannt, bestimmte Darmbakterien, die Enzyme bilden, welche Beta-Laktam-Antibiotika inaktivieren, sowie nicht fermentierende Bakterien, die gegen viele Wirkstoffklassen resistent sein können. Wichtig ist: Resistenz ist keine Eigenschaft, die immer für eine ganze Art gilt, sondern betrifft konkrete Stämme und Populationen. Außerdem verändert sich ihre Häufigkeit über die Zeit und hängt von Region und Behandlungskontext ab.
Warum wirkt ein Antibiotikum nicht?
Ein Antibiotikum kann aus mehreren Gründen nicht wirken. Am häufigsten fehlt die Indikation, also die Infektion ist nicht bakteriell. Antibiotika behandeln keine Virusinfektionen, daher bringen sie bei Erkältung, Grippe oder vielen Halsinfektionen keine Verbesserung. Eine weitere Ursache ist Antibiotikaresistenz, also eine Infektion durch Bakterien, die gegen das jeweilige Medikament unempfindlich sind. Es kann auch sein, dass das Antibiotikum für den Infektionsort oder den wahrscheinlichen Erreger ungeeignet gewählt wurde. Wirksame Behandlung erfordert dann einen Wechsel, idealerweise auf Basis von Kultur und Antibiogramm. Ein Antibiotikum kann auch schwächer wirken, wenn es nicht wie empfohlen eingenommen wird, also unregelmäßig, zu niedrig dosiert oder zu kurz, weil die Bakterien dann nicht zuverlässig eliminiert werden. Ausbleibende Besserung kann außerdem durch Komplikationen, einen Abszess, Biofilm oder begleitende Erkrankungen verursacht sein, die den Verlauf verändern und zusätzliche Maßnahmen erfordern, nicht nur das Antibiotikum.
Warum behandelt man Erkältungen und Virusinfektionen nicht mit Antibiotika?
Erkältung und die meisten typischen Virusinfektionen werden durch Viren verursacht, und Antibiotika wirken ausschließlich gegen Bakterien. Ein Antibiotikum tötet kein Virus, daher verkürzt es weder die Dauer der Erkältung noch beseitigt es die Ursache. Eine unnötige Antibiotikaeinnahme erhöht dagegen das Risiko von Nebenwirkungen, kann die natürliche Bakterienflora stören und die Entwicklung von Resistenzen fördern, sowohl beim Einzelnen als auch in der Bevölkerung. Bei Virusinfektionen besteht die Behandlung meist aus symptomatischer Therapie und Unterstützung des Körpers. Ein Antibiotikum wird erst erwogen, wenn es zu einer bakteriellen Superinfektion kommt, was klinisch beurteilt werden sollte. Entscheidend ist daher, Virusinfektionen von bakteriellen Infektionen zu unterscheiden und Antibiotika nicht prophylaktisch einzusetzen, denn das ist einer der Haupttreiber steigender Resistenz.